
これから訪問看護で働きたいと考えているリハビリ職の方で、このような疑問を持つ方がいらっしゃいます。
訪問看護に多い疾患として、筋骨格系疾患は全疾患の中でも4番目に多い疾患ですが、リハビリで関わることが多い疾患です。
病院や施設では、運動器疾患や整形疾患と言われるものですね。
今回は、訪問看護のリハビリでよく関わる筋骨格系疾患について、具体的な疾患3つとその関わり方を紹介します!
目次
訪問看護(リハビリ)でよく関わる筋骨格系疾患とは?
訪問看護で関わる疾患で多い疾患は、以下になります。
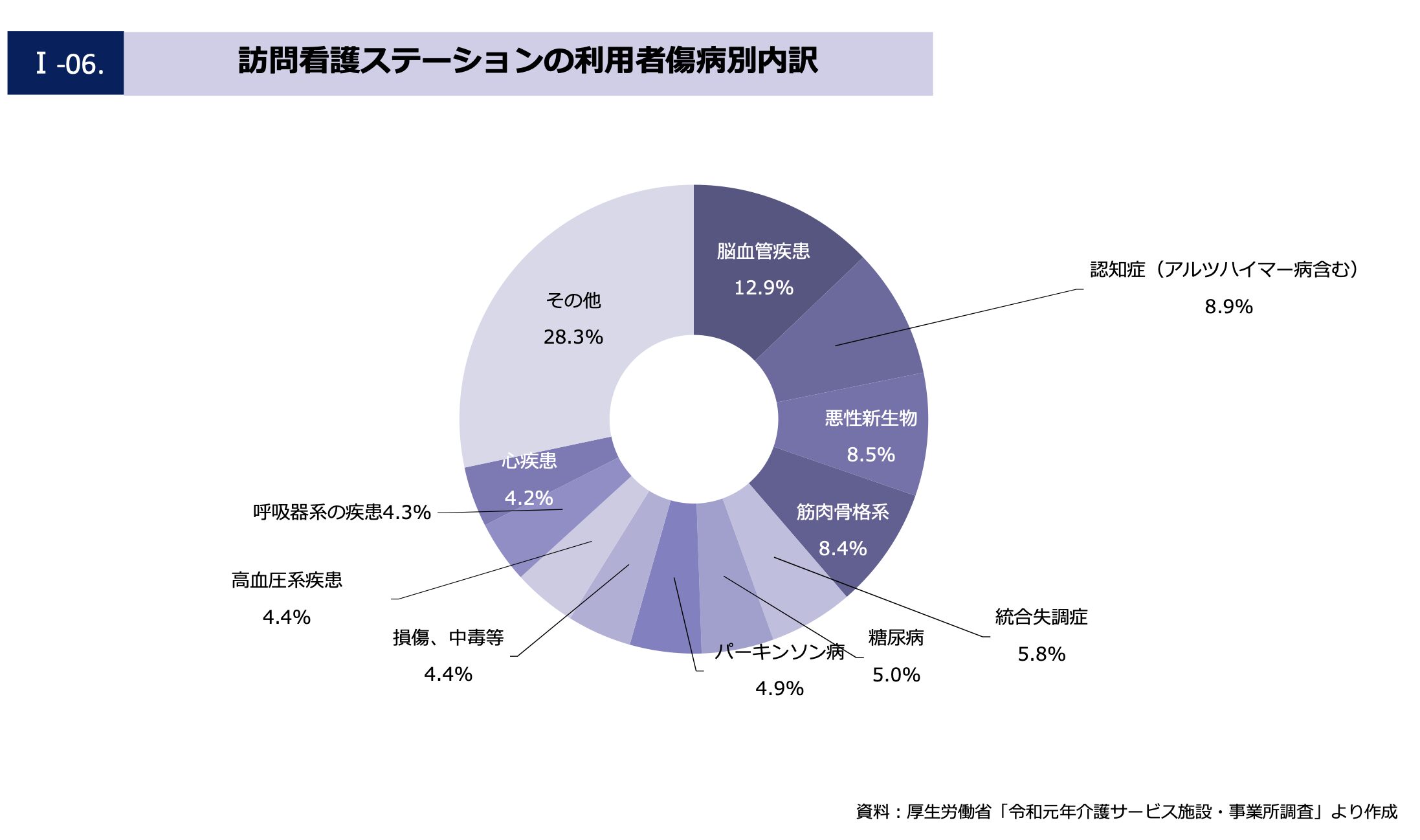
引用:訪問看護の現状とこれから2024年度版(訪問看護財団)
筋骨格系疾患とは、骨、靭帯、関節などの身体の動きを担うところの疾患群のことを言い、全体の8.4%を占めています。
事業所によって傷病別内訳は異なりますが、リハビリ職がいる事業所では、筋骨格系疾患は多くの割合で介入しています。
訪問看護で多い疾患については、こちらの記事を参考にしてください!
ただ筋骨格系疾患と言ってもかなり幅広いので、訪問看護で多い具体的な筋骨格系疾患を挙げます。
- 変形性関節症
- 骨折
- 脊柱管狭窄症
どれも聞いたことがある疾患名ですよね。
病院やクリニックでも、依頼の多い疾患です。
では、訪問看護のリハビリではどのように関わるのか、1つずつ紹介していきます!
訪問看護のリハビリでよく関わる筋骨格系疾患3つを紹介

では、ここからは訪問看護のリハビリでよく関わる筋骨格系疾患3つを紹介します。
疾患に加え、具体的な関わり方も紹介していきますね。
変形性関節症

変形性関節症は、関節の間にある軟骨が変性、摩耗を起こし、関節周囲の軟骨骨形成、関節包の繊維化が起こります。
荷重関節として、股関節や膝関節でよくみられます。
病院やクリニック同様、訪問看護のリハビリでも関わることが多い疾患です。
訪問看護でのリハビリでは、関節可動域の改善や筋力強化で関節の保護や疼痛管理をしていきます。
疼痛が強い場合は、主治医や訪問看護師等と相談して疼痛コントロールをしなければいけないケースもあります。
そして、もう一つ大事なことは、環境整備です。
利用者さんの生活スペースにおける日常生活で、以下の点に注目していきます。
- どのような動作を繰り返すことで関節に負担がかかっているか評価
- 負担がかからないようにするにはどうしたら良いか提案
自宅での日常生活動作は、生活パターンによって繰り返し同じ動作をすることになります。
訪問看護のリハビリで関わる時間は、病院ほど長くありません。
限られた時間の中でできることは、利用者さんが自然と主体的にできることをすすめていくことです。
では、変形性膝関節症の具体な関わり方を挙げます。
- 普段座っている椅子やベッドの高さの調整(立ち上がりやすい高さに設定)
- 歩行補助具の選定(杖、歩行器など)
- 関節への負担がかかりやすい床上動作の頻度を減らす環境整備
- 痛みが出る動作の評価と代替案の検討
- 利用者さんが継続して実践できる自主トレーニングの提案
このように、利用者さんの生活パターンを聞き取りながら、いかに負担や疼痛を減らすかが重要です。
特に継続して実践できる自主トレーニングは、技量が発揮されるところだと思います。
しっかりと評価をした上で、利用者さんにあった自主トレーニングを提案していきましょう。
変形性関節症の場合、人工関節術後の利用者さんもいらっしゃいますよね。
人工関節の禁忌肢位については、入院中にしっかりと指導されている場合が多いです。
ただし、中には自宅に戻ると、今までやっていたため自然と禁忌肢位を含んだ動作を行ってしまうということもあります。
普段の動作や活動について、情報を聞き取りながら危険なことがないか評価していくことが重要ですね。
骨折

続いて、骨折です。
骨折は、骨粗鬆症を伴うことが多く、受傷機転の多くは転倒によるものです。
高齢者の骨折は、介護が必要となる原因にもなりやすく、身体機能が落ちやすいものになります。
高齢者に多い4大骨折は、以下になります。
- 上腕骨近位端骨折
- 橈骨遠位端骨折
- 大腿骨近位部骨折
- 脊椎圧迫骨折
これらは、病院やクリニック同様、訪問看護のリハビリでも多い割合を占めています。
4大骨折の利用者さんに対して、どのように関わっていくかを以下にまとめました。
- 上腕骨近位端骨折や橈骨遠位端骨折など上肢の骨折:
日常生活動作において上肢特有の支障が出やすい。
利き手であれば、身体機能はもちろん、どのように日常生活で使用していくかを評価して介入。
- 大腿骨近位部骨折:
術式の確認が必要。
術式によっては禁忌肢位がある場合や荷重時痛が著明でな場合がある。
- 脊椎圧迫骨折:
疼痛コントロールの状況を把握する必要がある。
内服薬でコントロールされている場合もあれば、動作で制約している場合もあり確認が必要。
いずれの骨折後の利用者さんで病院や施設と大きく異なる内容は、動作指導と環境整備です。
訪問看護のリハビリでは、普段行う動作やその環境が利用者さんによって全く異なります。
病院ではしないように指導されていた動作でも、自宅ではやってしまうケースもあります。
病院や施設など整備された環境ではないため、元々していた動作をしてしまうことなどがよくあります。
訪問看護でのリハビリでは、いずれの骨折でも以下のことが重要になります。
- 痛みを誘発しない
- 転倒を繰り返さない
- 禁忌肢位や危険動作を回避する
これらのことを網羅するには、まず利用者さんの日常生活を知ることが大事ですね。
普段、どのような動きをしてどのような生活パターンなのか、情報収集が必要です。
いきなり「この動作をやってはいけません!」と指導するのではなく、どうしたら危険が回避できるかを利用者さんと一緒に考えられるとよいですね。
脊柱管狭窄症
最後は脊柱管狭窄症です。
手術を受けた後の利用者さん、保存療法で過ごしている利用者さんなど、利用者さんの状態はさまざまです。
脊柱管狭窄症の利用者さんとの関わり方のポイントは、以下になります。
- 身体機能や日常生活動作の評価
- 動作や日常生活動作の指導
- 環境整備
訪問看護のリハビリでは、自宅で生活をしていく上で、何が一番問題なのかを考えますよね。
そのため、日常生活動作に視点が行きがちです。
リハビリ職としては、日常生活動作だけではなく、予後予測を踏まえた身体機能の評価も重要です。
どの部位がどの程度狭窄して、どんな症状が出ているかを評価します。
そして1年後、3年後とどのように変化していくのかという視点がとても重要になります。
その上で、利用者さんの状態に合わせて動作指導や自主トレーニングの指導などを行なっていきます。
動作だけではなく、環境調整も必要ですね。
他の疾患でも同じですが、利用者さんの取り巻く環境はさまざまです。
利用者さんにあった補助具の選定や配置など、調整は多岐に渡るので、まずはしっかりと評価や情報収集をしましょう。
訪問看護におけるリハビリで筋骨格系疾患とうまく関わろう!

今回は、訪問看護におけるリハビリで多い筋骨格系疾患とその関わりについてお伝えしました。
代表的な筋骨格系疾患である変形性関節症、骨折、脊柱管狭窄症を挙げ、それぞれの関わりについて述べました。
今回挙げた疾患がメインで、他の疾患も多く抱えていて症状など複雑に絡んでいる場合もあります。
まずは、しっかりと情報収集と評価を行った上で、利用者さんにあった関わりができると良いですね。
訪問看護のリハビリで関わりの多い筋骨格系疾患ですので、しっかりポイントを押さえてうまく関わることができるようにしておきましょう!





















訪問看護で関わる筋骨格系疾患ってどんな疾患?
訪問看護のリハビリで筋骨格系疾患って実際どんな関わり方をするの?